La stimolazione profonda cerebrale cura il Parkinson in fase avanzata

La Malattia di Parkinson è una patologia neurodegenerativa ben nota anche ai non addetti ai lavori per aver colpito personaggi pubblici, seconda solo all’Alzheimer per frequenza (fra le malattie neurodegenerative dell’adulto), e in Italia colpisce almeno 200.000 persone. Vi sono una sparuta minoranza di casi dovuti a mutazioni genetiche o a sostanze tossiche, ma il fattore di rischio più importante è l’età, quindi in una nazione che invecchia, sempre più ci dobbiamo attrezzare a riconoscere e curare la malattia.
I disturbi più noti riguardano il movimento: lentezza, poca precisione nei movimenti e soprattutto il tremore sono le immagini che le persone associano al nome di questa malattia. Nella realtà sappiamo che la malattia di Parkinson si manifesta in modo molto diverso fra gli individui, e che anche i disturbi non motori giocano una grossa parte nel complicare le giornate dei pazienti.
Stitichezza, necessità di correre a svuotare la vescica, seborrea, cali pressori quando si sta a lungo in piedi, possono disturbare le attività della vita quotidiana più del tremore o del rallentamento, soprattutto dopo anni di malattia. In alcuni pazienti l’esordio dei disturbi può essere difficile da riconoscere, perché l’umore diventa nero, oppure si perde l’olfatto, fa male una spalla che non si muove tanto durante il cammino.
Insomma, la malattia si presenta in modo variabile e c’è bisogno di sensibilizzare sia i medici che le persone a riconoscere i disturbi per poterli curare. Presso la Fondazione Policlinico Universitario Agostino Gemelli IRCCS esiste un percorso terapeutico assistenziale per le persone con Malattia di Parkinson.
Nonostante le limitazioni imposte dai tagli alla spesa sanitaria e alle esigenze del budget, cerchiamo di offrire, in particolare ai pazienti più fragili per età o per la compresenza di più malattie, un percorso facilitato che si avvale delle risorse del Day Hospital di Geriatria, compresa la possibilità di svolgere fisioterapia in gruppo. Questo percorso ne comprende anche uno specifico per i pazienti a cui viene proposto l’impianto di neurostimolatori cerebrali.
La ”Deep Brain Stimulation” (DBS), ovvero la stimolazione cerebrale profonda è il tema del convegno che venerdì 23 novembre, si terrà alla Fondazione Policlinico Universitario Agostino Gemelli IRCCS alla vigilia della Giornata Nazionale del Parkinson 2018 che si celebrerà sabato 24 novembre, su tutto il territorio nazionale.
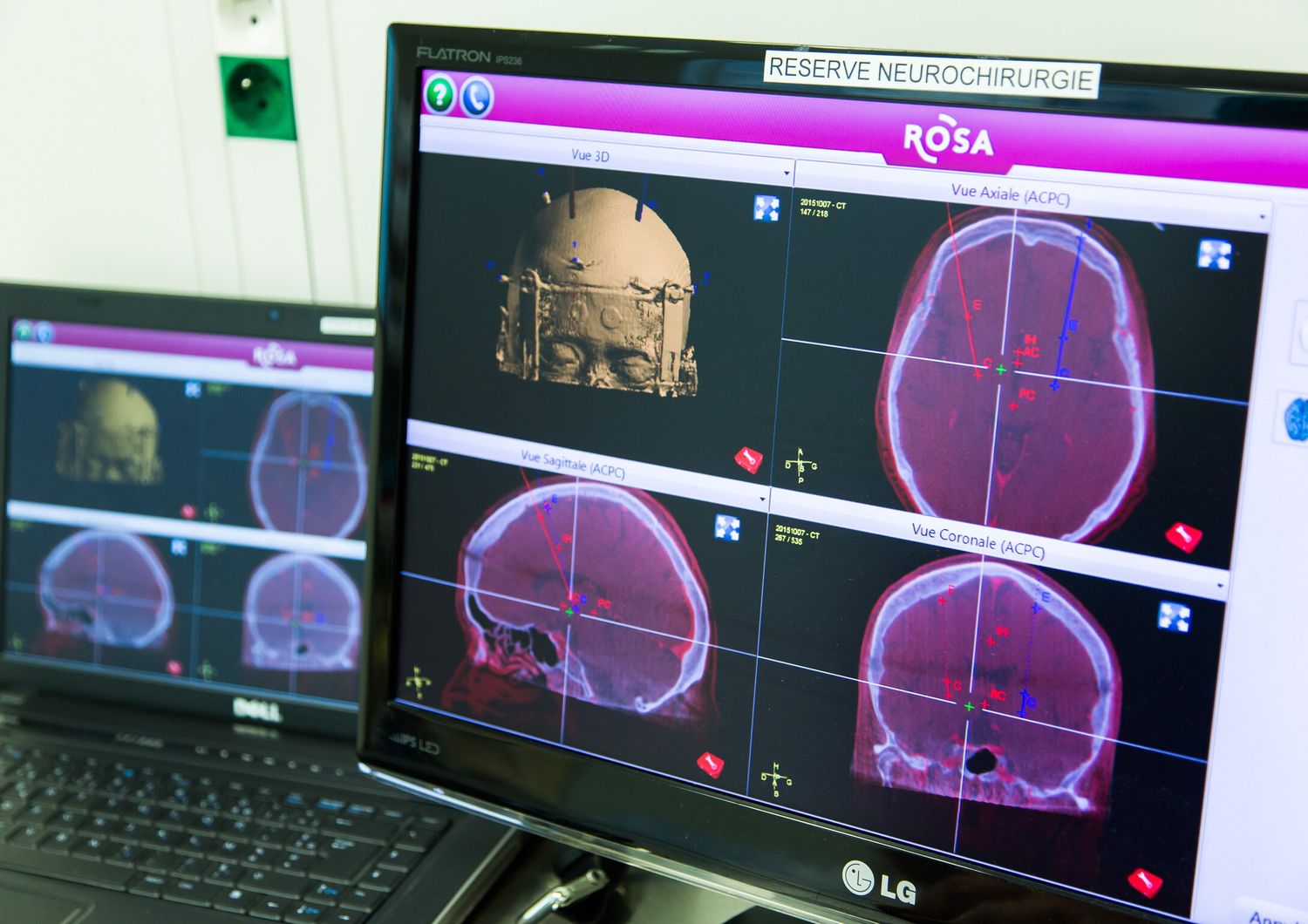
La DBS per la terapia dei disturbi del movimento nasce in Francia alla fine degli anni ’80 dall’intuizione di un gruppo multidisciplinare, in cui la conoscenza della odologia e della neuroanatomia funzionale dei gangli della base si è sposata con la tecnica della neurostimolazione. Questo bagaglio ha permesso di superare il concetto della chirurgia lesionale che, nella prima metà del secolo scorso, proponeva una alternativa non farmacologica alla cura di malattie neurologiche e psichiatriche.
Nella malattia di Parkinson il ruolo patogenetico centrale è la disfunzione dei gangli della base che coinvolge circuiti neuronali multipli e la DBS, ha permesso di proiettare la neurologia e la neurochirurgia nell’era della medicina personalizzata. Dopo 30 anni di esperienza, le tecniche operatorie si sono ulteriormente perfezionate, e la tecnologia permette di disporre di dispositivi più piccoli e duraturi e con parametri di stimolazione molto più flessibili, elettrodi che possono direzionare la stimolazione, nuove tecnologie in sala operatoria per migliorare la precisione dell’intervento ed il confort del paziente.
Accanto al progresso tecnico, viene offerto ai pazienti in molti centri un percorso di accompagnamento competente, neurologico, farmacologico e psicologico, per affrontare il cambiamento in modo meno traumatico possibile.
Anna Rita Bentivoglio,
responsabile dell’UOS dei disturbi del movimento della Fondazione Policlinico Universitario Agostino Gemelli IRCCS e ricercatore presso l’Istituto di Neurologia dell’Università Cattolica di Roma